Có thể nhiều người còn xa lạ với bệnh giun rồng bởi ngành y tế đã nỗ lực nhiều năm nhằm xóa sổ căn bệnh này. Song điều đáng lo ngại là Việt Nam đã ghi nhận sự xuất hiện trở lại của loài ký sinh trùng nguy hiểm này với 25 ca mắc từ năm 2020 đến nay.

Hello Bacsi mời bạn cùng tìm hiểu chi tiết về bệnh giun rồng, từ cách lây nhiễm, biểu hiện bệnh, cách chẩn đoán cho đến điều trị và phòng ngừa.
Bệnh giun rồng là gì?
Giun rồng, hay còn gọi là bệnh giun Guinea, do loài giun tròn có tên khoa học là Dracunculus medinensis gây ra.
Con người nhiễm bệnh giun rồng do uống nước bẩn có chứa giáp xác chân chèo (động vật giáp xác nhỏ) bị nhiễm ấu trùng của D. medinensis. Sau khi ăn phải, giáp xác chân chèo chết và giải phóng ấu trùng. Ấu trùng này xâm nhập vào dạ dày và thành ruột, sau đó xâm nhập qua thành dạ dày và ruột vào khoang bụng và khoang sau phúc mạc. Sau khi trưởng thành thành, con đực và con cái giao phối, giun đực chết còn giun cái mang ấu trùng (dài: 70 đến 120 cm) di chuyển trong các mô dưới da về phía bề mặt da, thường là hai chi dưới.
Khoảng một năm sau khi nhiễm bệnh, giun cái gây ra mụn nước trên da, thường ở chi dưới xa, sau đó vỡ ra. Khi tổn thương này tiếp xúc với nước, giun cái sẽ thò một phần cơ thể ra ngoài và giải phóng hàng ngàn ấu trùng vào nước. Quá trình này có thể lặp lại nhiều lần mỗi khi tiếp xúc với nước cho đến khi tất cả ấu trùng được giải phóng. Ấu trùng lại được giáp xác chân chèo nuốt vào, sau hai tuần và hai lần lột xác đã phát triển thành ấu trùng đủ khả năng gây lây nhiễm cho người, khởi đầu một chu kỳ lây nhiễm mới.
Nguyên nhân gây bệnh giun rồng
Người bệnh có nguy cơ nhiễm ấu trùng dẫn tới bệnh giun rồng khi:
- Ăn cá sống
- Ăn thịt ếch nhái còn sống
- Ăn thịt rắn chưa chín kỹ
- Uống phải nước bẩn như nước khe suối
- Sử dụng chung các dụng cụ chế biến thực phẩm sống và chín
- Không vệ sinh kỹ tay sau khi chế biến đồ sống.
Nhận biết dấu hiệu mắc bệnh giun rồng
Trong thời gian đầu nhiễm ấu trùng giun rồng, bệnh nhân thường không gặp phải bất kỳ biểu hiện đáng chú ý nào. Sau 1 năm giun rồng kí sinh, khi giun cái đã di chuyển vào các mô dưới da để giải phóng ấu trùng, các triệu chứng mới bắt đầu xuất hiện rõ rệt hơn. Chúng bao gồm các giai đoạn:
Giai đoạn khởi phát:
- Sốt nhẹ
- Mệt mỏi
- Đau nhức cơ
- Tiêu chảy
- Buồn nôn, nôn
- Nổi mẩn đỏ, tê cứng và ngứa ở vùng dưới da nơi chứa giun cái, thường là ở chân.
Giai đoạn giun trồi ra:
- Mụn nước: Một mụn nước nhỏ, gây đau rát xuất hiện trên da, thường ở bàn chân hoặc cẳng chân (khoảng 90% trường hợp), nhưng cũng có thể ở các vị trí khác trên cơ thể.
- Đau dữ dội: Mụn nước gây đau nhức dữ dội, cảm giác nóng rát như bị bỏng.
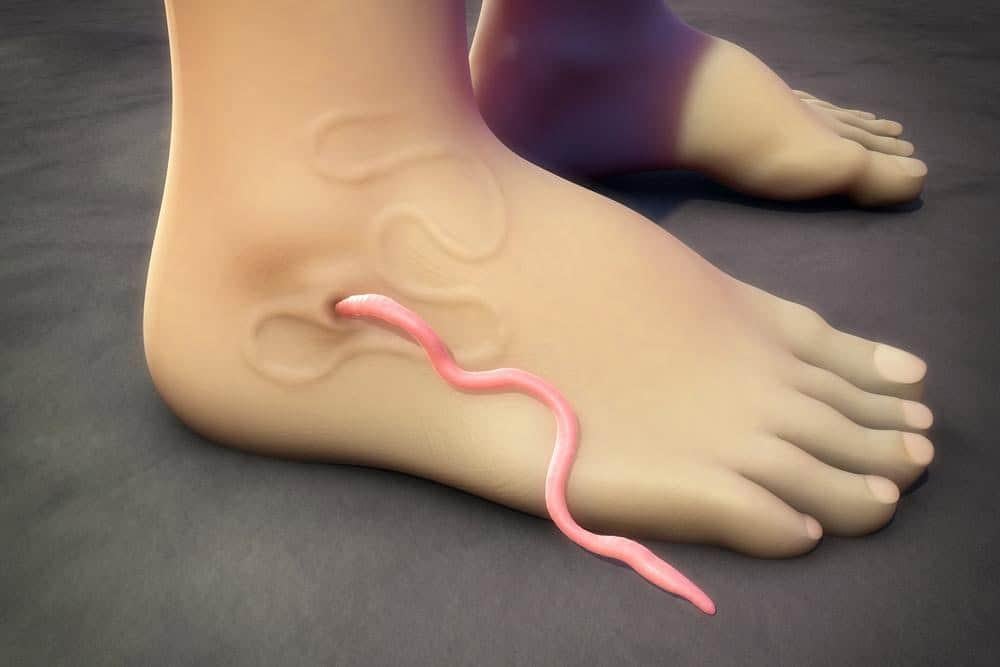
- Giun trồi ra: Sau khi mụn nước vỡ, đầu của giun cái trưởng thành sẽ nhô ra khỏi vết loét. Giun có màu trắng, dạng sợi và có thể dài tới 1 mét.
- Viêm nhiễm tại chỗ: Vùng da xung quanh mụn nước và vết loét thường bị sưng, đỏ, ngứa và có thể bị bội nhiễm vi khuẩn thứ phát, dẫn đến viêm mô tế bào, áp xe, thậm chí nhiễm trùng huyết và uốn ván.
Giai đoạn muộn và biến chứng:
- Đau khớp và viêm khớp: Nếu giun di chuyển gần các khớp, có thể gây đau khớp và viêm khớp.
- Hạn chế vận động: Đau và viêm có thể gây hạn chế vận động chi bị ảnh hưởng, dẫn đến tàn tật tạm thời hoặc vĩnh viễn (co rút gân, cứng khớp).
- Giun chết và hóa vôi: Nếu giun không trồi ra được và chết trong mô, nó có thể bị hóa vôi và gây đau mạn tính, sưng tái phát ở chi.
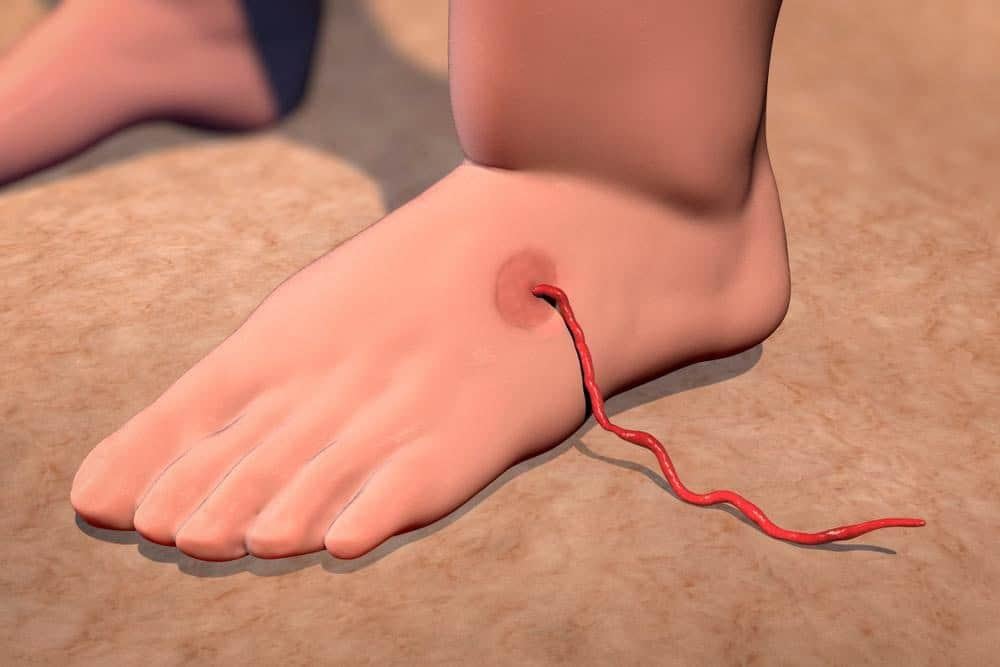
Các nốt mẩn đỏ này dần phát triển thành bóng nước, chảy dịch vàng và khiến bệnh nhân đau đớn, ngứa rát, phải ngâm chân vào nước để bớt đau, đây cũng là cơ chế giúp giun giải phóng ấu trùng vào nguồn nước, tiếp tục vòng đời của ký sinh trùng. Đầu con giun cái chui ra ngoài từ ổ tổn thương. Nếu để yên không tác động, sau 3-6 tuần, con giun sẽ tự chui hoàn toàn ra ngoài.
Muốn lấy giun ra, bạn nên dùng một chiếc que tròn cuộn từ từ, không được kéo mạnh hay chích rạch nốt sần để lấy giun. Chẳng may giun bị đứt, ấu trùng cùng độc tố trong giun thoát ra ngoài sẽ làm tình trạng viêm nghiêm trọng hơn. Viêm nặng dễ gây biến chứng nhiễm trùng máu, áp xe do giun chết, uốn ván, viêm cứng khớp.
Phương pháp chẩn đoán bệnh giun rồng
Để chẩn đoán, các bác sĩ dựa trên biểu hiện lâm sàng là chủ yếu. Làm xét nghiệm máu có thể thấy bạch cầu ái toan trong máu ngoại vi, nồng độ immunoglobulin tăng cao.
Xét nghiệm huyết thanh học (Serology): Các xét nghiệm như ELISA (Enzyme-Linked Immunosorbent Assay) có thể phát hiện kháng thể kháng lại kháng nguyên của giun trong huyết thanh của người bệnh. Tuy nhiên, các xét nghiệm này thường không có sẵn ở các vùng lưu hành bệnh và có thể có phản ứng chéo với các loại giun chỉ khác.
Soi tươi dịch tiết từ mụn nước: Khi mụn nước vỡ, dịch tiết có thể chứa ấu trùng giai đoạn đầu của giun. Soi tươi dưới kính hiển vi có thể thấy ấu trùng di động, giúp xác định chẩn đoán.
PCR (Polymerase Chain Reaction): Kỹ thuật PCR có thể được sử dụng để phát hiện DNA của giun Dracunculus medinensis trong các mẫu bệnh phẩm như dịch tiết từ mụn nước hoặc các mẫu sinh thiết. Đây là một kỹ thuật nhạy và đặc hiệu, nhưng thường chỉ được sử dụng trong nghiên cứu hoặc các trường hợp chẩn đoán khó.
Nếu giun chết trước khi chui ra khỏi da, xác của nó có thể bị vôi hóa và quan sát được trên phim X-quang. Hình ảnh này có dạng sợi dài, ngoằn ngoèo.
Cách điều trị bệnh giun rồng là gì?
Điều trị nhiễm giun rồng chủ yếu là điều trị triệu chứng và loại bỏ cơ học giun. Hiện tại không có thuốc đặc trị để tiêu diệt hoàn toàn giun trưởng thành. Khi điều trị cho các trường hợp mắc bệnh giun rồng, bác sĩ sẽ áp dụng những biện pháp sau đây:
Lấy giun ra ngoài
Các bước để lấy giun như sau:
- Tiếp xúc vùng da có giun khu trú với nước để kích thích giun di chuyển ra ngoài da
- Làm sạch vết thương
- Kéo giun ra từ từ, nhẹ nhàng để đảm bảo không làm đứt. Mỗi ngày, giun sẽ được kéo ra một vài centimet. Quá trình này có thể kéo dài vài ngày đến vài tuần, tùy thuộc vào chiều dài của giun.
- Quấn giun quanh một thanh tròn như que diêm hoặc gạc để tạo lực căng và ngăn giun chui lại vào trong.
- Vệ sinh tại chỗ: Vùng da có mụn nước và vết loét cần được giữ sạch sẽ để tránh nhiễm trùng thứ phát. Có thể sử dụng dung dịch sát khuẩn nhẹ.
- Đắp gạc và băng kín khu vực tổn thương.
Hoạt động này được làm hàng ngày cho đến khi lấy hết giun ra ngoài, có thể mất tới 8 tuần.
Dùng thuốc
Thuốc được kê đơn bao gồm:
- Giảm đau và sưng: Thuốc giảm đau và chống viêm non-steroid (NSAID) như Paracetamol, aspirin và ibuprofen.
- Thuốc kháng histamin: Có thể giúp giảm ngứa và các triệu chứng dị ứng trong giai đoạn tiền triệu.
- Ngăn ngừa nhiễm trùng ở vị trí giun chui ra: Kem hoặc thuốc mỡ kháng sinh dùng bôi tại chỗ
- Điều trị biến chứng viêm mô tế bào, nhiễm trùng máu hoặc áp xe do giun: kháng sinh toàn thân dùng đường uống.
- Phẫu thuật: Trong một số ít trường hợp, nếu giun nằm ở vị trí mà việc kéo thủ công khó khăn hoặc có nguy cơ gây tổn thương các cấu trúc xung quanh (ví dụ như gần khớp), phẫu thuật có thể được cân nhắc để loại bỏ giun.
Phòng ngừa bệnh giun rồng như thế nào?
Để phòng ngừa bệnh giun rồng, mọi người cần lưu ý:
- Ăn chín, uống sôi
- Đảm bảo vệ sinh an toàn thực phẩm như sử dụng thớt, dao, máy xay,… của đồ ăn chín riêng biệt với đồ sống
- Rửa tay bằng xà phòng và nước sạch sau khi chế biến đồ ăn sống
- Vệ sinh môi trường sống thường xuyên
- Những bệnh nhân nhiễm giun rồng cần tránh tiếp xúc với các nguồn nước công cộng như ao, hồ, hồ bơi,… để tránh giải phóng ấu trùng ra nguồn nước, làm người khác bị lây nhiễm. Với nước đã được người bệnh sử dụng, cần phải rắc vôi bột hoặc cloramin B trước khi đưa vào môi trường. Người này cũng cần vệ sinh vết thương, băng bó cho đến khi đã loại bỏ hoàn toàn giun rồng ra khỏi cơ thể.
- Kiểm soát vật chủ trung gian: Xử lý hóa chất hoặc biện pháp sinh học. Trong một số trường hợp dịch bệnh bùng phát, có thể sử dụng hóa chất an toàn với môi trường để tiêu diệt Cyclops trong các nguồn nước nhỏ (ví dụ: ao tù).

Bệnh giun rồng hiếm khi gây tử vong nhưng có thể nghiêm trọng nếu có biến chứng nhiễm trùng thứ phát và nhiễm trùng máu, khiến bệnh nhân tàn tật tạm thời hoặc vĩnh viễn. Vì vậy, mỗi người hãy nâng cao ý thức phòng ngừa bệnh giun rồng để tránh mắc phải cũng như lây lan cho cộng đồng.